Cuando hablamos de fibromialgia, muchas personas se sienten atrapadas en un mar de confusión. No solo los pacientes, sino también los profesionales de la salud, enfrentan dudas sobre su origen, legitimidad y tratamiento. Si este es tu caso, quiero que sepas algo desde el principio: tus síntomas son reales y significativos, y tu experiencia merece ser validada.
Una de las primeras cosas que quiero transmitirte es que tu dolor y tus demás síntomas no están “en tu cabeza”. Son una manifestación física y tangible de una condición que, aunque aún no comprendemos del todo, es muy real. Esto es importante porque muchas personas con fibromialgia sienten que no son escuchadas o entendidas, ni por los médicos ni por quienes las rodean. Esta falta de comprensión puede generar frustración, tristeza e incluso aislamiento.
En este blog, queremos crear un espacio donde puedas sentirte visto y escuchado. Reconocer lo que vives es el primer paso para construir un camino hacia una mejor calidad de vida. Entender la fibromialgia no significa solo conocer sus síntomas o tratamientos; también implica reconocer el impacto emocional y social que tiene en quienes la padecen.
¿Qué es?
La fibromialgia (FM) es la causa más común de dolor crónico generalizado, que ocurre en la ausencia de una inflamación o daño muscular. Se considera un desorden de la regulación del dolor y se suele clasificar bajo el término de «sensibilización central».
Básicamente, el sistema nervioso de las personas con fibromialgia procesa el dolor de una forma diferente.
Esto significa que hay una amplificación de la señal de dolor dentro del sistema nervioso central (SNC) que resulta en una hipersensibilidad al dolor.
¿Por qué ocurre?
No hay evidencia de que un solo evento sea el desencadenante de la enfermedad, por el contrario, se cree que varios estresores tanto físicos como emocionales son los causantes o agravantes de los síntomas. Ejemplos de estos desencadenantes pueden ser:
- Una infección
- Un trauma emocional
- Un sueño no restaurativo
- Neuroinflamación
- Estrés crónico y niveles altos de cortisol
¿Qué se siente?
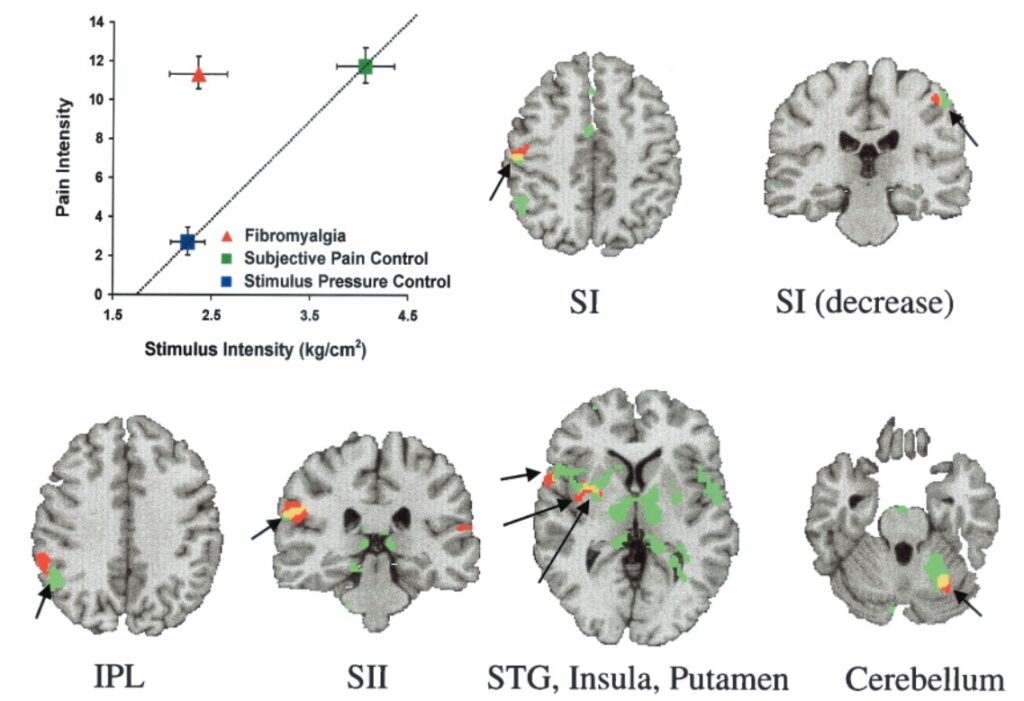
Los síntomas deben estar presentes por al menos 3 meses y no tener otra condición médica que los explique.

Dolor generalizado: por lo general hay dolor en varios sitios como la cabeza, ambos brazos, pecho, abdomen, piernas, espalda, glúteos. Se siente «como si doliera todo el cuerpo» o «como si tuviera gripe«. También pueden doler las articulaciones.

Fatiga: los pacientes se sienten rígidos en las mañanas y no se sienten renovados al despertar, tienen problemas para dormir con un sueño ligero y despertares. Pueden referir «no importa cuanto haya dormido, siento como si un camión me hubiera pasado por encima«.

Problemas cognitivos: puede haber problemas con la atención y dificultad para realizar tareas que requieran agilidad mental. Se puede sentir como una «niebla mental«.

Síntomas psiquiátricos: la depresión o ansiedad puede estar presente en 30-50% de los pacientes.

Dolor de cabeza: los dolores de cabeza pueden estar presentes en más del 50% de pacientes e incluyen migraña y cefalea tensional.
Problemas gastrointestinales: la mitad de los pacientes con FM tienen al menos una alteración funcional del sistema gastrointestinal como enfermedad intestinal inflamatoria.
Los pacientes con FM además de tener una alteración central, también pueden experimentar alteraciones periféricas como:
- Dolor neuropático: por lo que es importante descartar alguna alteración de la médula o columna vertebral.
- Sensaciones de quemazón o ardor
- Hormigueo, entumecimiento o sensación de «alfileres y agujas»
- Dolor punzante o como una descarga eléctrica
- Hipersensibilidad al tacto o al frío
- Dolor espontáneo, sin que haya un estímulo evidente.
- Dolor articular: por lo que es importante diferenciar de enfermedades reumáticas.
¿Cómo se trata?
Intervenciones no farmacológicas
Higiene del sueño

Se ha generado la hipótesis de que las alteraciones del sueño, al estar tan ligadas con los síntomas de la FM, pueden ser incluidas dentro de las causas de la enfermedad. En estudios recientes se ha descrito una estrecha relación entre las alteraciones del sueño y el dolor generalizado, e incluso pareciera que el insomnio puede predecir el inicio del dolor.
Por esto, es muy importante cuidar un sueño reparador con las siguientes recomendaciones:
- Dormir en un ambiente oscuro, tranquilo y fresco.
- Evitar estimulantes que puedan afectar el sueño, como la luz azul de los dispositivos electrónicos, la cafeína, el consumo de alcohol o el uso excesivo de redes sociales antes de dormir.
- Establecer una rutina de sueño consistente, acostándote y despertándote a la misma hora todos los días.
- Limitar siestas durante el día, especialmente en las horas cercanas a la noche.
- Practicar técnicas de relajación antes de acostarte, como meditación, respiración profunda o lectura de un libro tranquilo.
- Reservar la cama solo para dormir y descansar, evitando actividades como trabajar o comer en ella.
- Reducir el consumo de líquidos antes de acostarte para minimizar interrupciones nocturnas.
- Evitar bombillos de color blanco y sustituirlos por luces color amarillo o naranja.
Actividad física y ejercicio

El ejercicio es una herramienta poderosa para mejorar los síntomas de la fibromialgia y, si no tienes contraindicaciones para practicarlo, puede ser una parte esencial de tu tratamiento. Las personas con fibromialgia suelen beneficiarse de diversos tipos de actividad física, como:
- Entrenamiento cardiovascular: Ayuda a mejorar la resistencia y la salud general.
- Ejercicios de fuerza y flexibilidad: Fortalecen los músculos y aumentan la movilidad.
- Terapias de movimiento: Actividades como el tai chi o el yoga pueden ser especialmente beneficiosas.
El ejercicio no solo mejora la función física, sino que también contribuye a un sueño más reparador y reduce el dolor y la fatiga, siendo una recomendación central en las guías de tratamiento para la fibromialgia.
Es importante personalizar el tipo e intensidad del programa de ejercicio según tus preferencias y estado físico. Para quienes lo toleren, incluir ejercicios aeróbicos de bajo impacto, como caminar o nadar, puede marcar una gran diferencia. Además, trabajar con fisioterapeutas o especialistas en ejercicio que tengan experiencia en fibromialgia puede proporcionarte una guía segura y efectiva.
Los pacientes con fibromialgia suelen experimentar un aumento en el dolor y la fatiga al comenzar un programa de ejercicios, por lo que es crucial establecer expectativas realistas y destacar la importancia de avanzar gradualmente, iniciando con sesiones cortas y de baja intensidad.
Por esto es primordial incluir fisioterapeutas en el manejo integral de la FM.
Terapia cognitiva
Una mejor regulación emocional puede mejorar el bienestar, ayudar a manejar el dolor y facilitar el cumplimiento del tratamiento en la FM. Sin embargo, muchas personas con esta condición prestan una atención excesiva a las señales de su cuerpo, especialmente al dolor, lo que aumenta su preocupación y las lleva a evitar ciertas sensaciones.

«Si los demás ven que estoy enferma, me rechazarán»
«No tienes excusa», «Solo estás siendo floja», «Debo esforzarme más»
«Es mejor si ignoro el dolor»
«Me da miedo que al concentrarme en mi dolor me paralice»
La confianza en la propia capacidad para manejar el dolor (autoeficacia) ayuda a reducir la discapacidad y el riesgo de depresión. En cuanto a las estrategias para afrontarlo, algunas personas evitan la actividad por miedo al dolor, otras hacen demasiado esfuerzo y se agotan.
Evitar el dolor puede afectar la postura y los movimientos, reduciendo la agilidad y el equilibrio y aumentando la rigidez.
Ejemplos de intervenciones que pueden ser de gran ayuda a la hora de mejorar el funcionamiento físico, el dolor y el estado de ánimo bajo incluyen:
- Terapia cognitivo conductual
- Terapia de aceptación y compromiso
- Las terapias centradas en el cuerpo-mente
- Reducción del estrés basado en mindfulness
- Meditación y/o relajación
- Imaginación guiada
- Tai Chi y Qi Gong
- Yoga
- Biofeedback
Reconocer el dolor sin juzgarlo, establecer límites sin culpa y reconstruir la confianza en el propio cuerpo son pasos clave para mejorar la relación con la enfermedad y recuperar el bienestar.
Por esto, es fundamental el papel de un psicoterapeuta dentro del manejo integral de los pacientes con FM.
Alimentación

Se han explorado varios esquemas de alimentación que puedan aportar una mejoría en los síntomas de los pacientes, y aunque la evidencia es escasa y un poco controversial, cada vez hay más estudios que mencionan la relavancia de estas dietas como un complemento en el manejo de los pacientes con FM.
Dieta baja en glutamato y aspartame
El glutamato monosódico y el aspartame pueden actuar como toxinas excitatorias en el organismo y pueden llevar a una neurotoxicidad si se usan en exceso. Se ha visto en algunos grupos de pacientes la mejoría de síntomas como dolor crónico, fatiga, alteraciones del sueño y cognitivas.
Dietas vegetarianas
Son ricas en sustancias anti-inflamatorias como fitoesteroles, especias, ácido salicílico y fibra. Pueden asociarse con valores menores de proteína C reactiva. Una dieta vegetariana rica en frutas y verduras frescas, nueces, semillas, cereales integrales, tuberculos y aceite de oliva extra virgen, y limitada en alcohol, cafeína, azúcar refinado, carne, lácteos, huevos, permitió mejorar los síntomas de la FM.
Dieta baja en FODMAPs
Se estima que la mitad de pacientes con FM sufren de algún trastorno intestinal funcional porque ambos están asociados a una disfunción del sistema nervioso autónomo. Se ha visto que la dieta baja en FODMAPs (traduce una dieta baja en oligo- di- y monosacáridos fermentables, alcoholes y polioles), en la que se elimina una variedad de alimentos que pueden causar discomfort intestinal, puede ser útil para regular los síntomas de la FM.
Dieta sin gluten
La sensibilidad al gluten no celiaca puede producir síntomas similares a los de la FM y puede estar asociada a una alteración del sistema inmune. Se ha visto que pacientes con FM que siguieron una dieta libre de gluten tuvieron mejoría en los síntomas y disminuyeron las citoquinas inflamatorias.
Suplementos

La fibromialgia es una condición compleja y multifacética, lo que ha llevado a muchas personas a explorar diversas estrategias para aliviar sus síntomas. Entre estas estrategias, los suplementos han despertado gran interés debido a su potencial para mejorar la fatiga, el dolor y la calidad del sueño.
Si bien algunos pacientes reportan efectos positivos al incorporarlos en su rutina, la evidencia científica aún es insuficiente para respaldar su uso dentro de la práctica clínica estándar. Sin embargo, comprender los posibles mecanismos detrás de su acción puede ayudar a tomar decisiones informadas. A continuación, exploramos algunos de los suplementos más estudiados y sus posibles beneficios en la fibromialgia.
| Melatonina | * Es un potente antioxidante * Puede ser efectiva en combinación con amitriptilina o fluoxetina * Actúa en varias vías por las que puede ser útil en FM |
| Coenzima Q10 | * Tiene un papel en modular la disfunción mitocondral y el estrés oxidativo * Puede ser beneficiosa en combinación con pregabalina |
| Palmitoiletanolamida (PEA) | * Es un importante anti-inflamatorio y neuroprotector * Tiene efectos analgésicos * Cuando se agregó a una mezcla de pregabalina + duloxetina hubo mejores resultados que con los medicamentos solos |
| Vitamina D | * Reduce la inflamación * Afecta la síntesis de neurotransmisores como la serotonina * Modula la transmisión de la señal del dolor * Se debe suplementar cuando hay déficit |
| Magnesio | * Bloquea los receptores NMDA previniendo el desarollo de la sensibilización central * Es importante para regular la función muscular y receptores nerviosos * La combinación con amitriptilina fué más efectiva que la amitriptilina sola |
| Vitamina B12 | * Optimiza las señales que inhiben el dolor * Estimula la regeneración de nervios dañados |
| Probióticos | * Estudios han comprobado que los probioticos pueden mejorar el dolor, la depresión, la calidad del sueño, el estado cognitivo y emocional en pacientes con FM. |
| Omega 3 | * Pueden reducir la intensidad del dolor, la fatiga y mejorar la calidad del sueño |
| S-adenosilmetionina (SAMe) | * Tiene un papel importante en la metilación que es un proceso que regula la expresión de genes * Aumenta los niveles de serotonina y dopamina lo que mejora el dolor * Es neuroprotector |
| Acetil-L-Carnitina | * Modula varios neurotransmisores como la acetilcolina, serotonina y dopamina * Cuando se administró junto a duloxetina + pregabalina hubo mejoría de los síntomas |
Terapia farmacológica
En pacientes con síntomas moderados a severos, o con síntomas leves pero que no mejoren con las intervenciones no farmacológicas, se recomienda iniciar medicación.
Es importante notar que los medicamentos solo logran una modesta mejoría en menos de la mitad de pacientes y los efectos adversos son comunes.
En general los medicamentos deben iniciarse y mantenerse a la menor dosis posible y subir gradualmente hasta alcanzar el efecto.
| Síntomas predominantes | Medicamento de elección | Efectos adversos |
| Dolor generalizado y fatiga | 1. Amitriptilina 2. Ciclobenzaprina A la hora de domir | Boca seca, estreñimiento, retención urinaria, arritmias, aumento de sangrado, ganancia de peso |
| Alteraciones del estado del ánimo o del sueño | 1. Duloxetina 2. Milnaciprán En la mañana con el desayuno | Hepatotoxicidad, sangrados, fracturas, hipotensión ortostática |
| Alteraciones del sueño | 1. Pregabalina 2. Gabapentina En la noche a la hora de dormir | Depresión respiratoria, mareo, visión borrosa, edema, ganancia de peso, ideación suicida |
Los AINES como el ibuprofeno, diclofenaco, naproxeno, dexketoprofeno, y los corticoides como la prednisona, no se deben usar en FM.
Referencias
En ‘Mi Escuela de Salud’ seguimos estándares rigurosos de fuentes de información y nos basamos en estudios revisados por pares, investigaciones académicas y publicaciones científicas. Solo utilizamos fuentes confiables y de calidad para garantizar la precisión e integridad del contenido.
Badaeva, A., Danilov, A., Kosareva, A., Lepshina, M., Novikov, V., Vorobyeva, Y., & Danilov, A. (2024). Neuronutritional Approach to Fibromyalgia Management: A Narrative Review. Pain and Therapy, 13(5), 1047-1061. https://doi.org/10.1007/s40122-024-00641-2
Functional magnetic resonance imaging evidence of augmented pain processing in fibromyalgia. (s. f.). https://doi.org/10.1002/art.10225
Goldenberg, D. L., Kaplan, M., Schur, P. H., Wallace, D. J., & Case, S. M. (2024). Treatment of fibromyalgia in adults. UpToDate. Recuperado de https://www.uptodate.com
Kundakci, B., Hall, M., Atzeni, F., Branco, J., Buskila, D., Clauw, D., Crofford, L. J., Fitzcharles, M.-A., Georgopoulos, V., Gerwin, R. D., Kosek, E., Macfarlane, G. J., Neal, C., Rudin, N. J., Ryan, S., da Silva, J. A. P., Taylor, A. M., Turk, D. C., Whibley, D., … Abhishek, A. (2022). International, multidisciplinary Delphi consensus recommendations on non-pharmacological interventions for fibromyalgia. Seminars in Arthritis and Rheumatism, 57, 152101. https://doi.org/10.1016/j.semarthrit.2022.152101
Løge-Hagen, J. S., Sæle, A., Juhl, C., Bech, P., Stenager, E., & Mellentin, A. I. (2019). Prevalence of depressive disorder among patients with fibromyalgia: Systematic review and meta-analysis. Journal of Affective Disorders, 245, 1098-1105. https://doi.org/10.1016/j.jad.2018.12.001
McBeth, J., Lacey, R. J., & Wilkie, R. (2014). Predictors of new-onset widespread pain in older adults: Results from a population-based prospective cohort study in the UK. Arthritis & Rheumatology (Hoboken, N.J.), 66(3), 757-767. https://doi.org/10.1002/art.38284
Pagliai, G., Giangrandi, I., Dinu, M., Sofi, F., & Colombini, B. (2020). Nutritional Interventions in the Management of Fibromyalgia Syndrome. Nutrients, 12(9), 2525. https://doi.org/10.3390/nu12092525
Pasini, I., Donisi, V., Veneziani, E., Perlini, C., Nizzero, M., Lippolis, I., Polati, E., Schweiger, V., & Del Piccolo, L. (2024). Chronic pain management in fibromyalgia: The INTEGRO (INTEGRated Psychotherapeutic InterventiOn) protocol and its application on two case studies. Frontiers in Medicine, 11, 1408693. https://doi.org/10.3389/fmed.2024.1408693
Revista de la Sociedad Española Multidisciplinar del Dolor. (s. f.). Recuperado 27 de enero de 2025, de https://www.mpainjournal.com/actualizacion-practica-sobre-la-palmitoiletanolamida-peaum-oral-en-el-manejo-del-dolor-cronico-revision-narrativa1162
Silva, A. R., Bernardo, A., Costa, J., Cardoso, A., Santos, P., De Mesquita, M. F., Vaz Patto, J., Moreira, P., Silva, M. L., & Padrão, P. (2024). Dietary interventions in fibromyalgia: A systematic review. Annals of Medicine, 51(sup1), 2-14. https://doi.org/10.1080/07853890.2018.1564360
Siracusa, R., Paola, R. D., Cuzzocrea, S., & Impellizzeri, D. (2021). Fibromyalgia: Pathogenesis, Mechanisms, Diagnosis and Treatment Options Update. International Journal of Molecular Sciences, 22(8), Article 8. https://doi.org/10.3390/ijms22083891
Steen, J. P., Kannan, V., Zaidi, A., Cramer, H., & Ng, J. Y. (2024). Mind-body therapy for treating fibromyalgia: A systematic review. Pain Medicine (Malden, Mass.), 25(12), 703-737. https://doi.org/10.1093/pm/pnae076
Sunzini, F., Schrepf, A., Clauw, D. J., & Basu, N. (2023). The Biology of Pain: Through the Rheumatology Lens. Arthritis & Rheumatology (Hoboken, N.J.), 75(5), 650-660. https://doi.org/10.1002/art.42429
Theadom, A., Cropley, M., Smith, H. E., Feigin, V. L., & McPherson, K. (2015). Mind and body therapy for fibromyalgia. The Cochrane Database of Systematic Reviews, 2015(4), CD001980. https://doi.org/10.1002/14651858.CD001980.pub3
Disclaimer: Nuestros servicios, contenido y productos son solo para fines informativos. ‘Mi Escuela de Salud’ no proporciona asesoramiento médico, diagnóstico o tratamiento. Consulta siempre a un profesional de la salud para cualquier duda o condición médica.


